COME POSSO PREPARARMI PER LA VISITA SPECIALISTICA?
PATOLOGIE DELLA CAVIGLIA
PATOLOGIE DELL’ ANCA
PATOLOGIE DEL GINOCCHIO
PATOLOGIE DEL PIEDE
Curriculum Vitae breve Dr. med. Andrea FERRERO

FMH in Ortopedia e Traumatologia
PERSONAL DETAILS
EDUCATION
Grammar School: “Liceo Scientifico Gino Segrè, Turin, Italy
LANGUAGES: Italian, English and basic French.
QUALIFICATIONS
MD: University of Turin, Italy,2001, with honours.
SPECIALIST IN ORTHOPAEDICS and TRAUMATOLOGY: University of Turin, Italy 2006, with honours.
GMC number (U.K.): 6106042, registered on the GMC Specialist Register.
Membership of Learned Societies
- SICP:Società Italiana Chirurgia del Piede
- British Orthopaedic Foot and Ankle Society: International Member
- IBRA: International Bone Research Society
- GRECMIP: Gruppo di Ricerca per la Chirurgia Mini-Invasiva del Piede
- EFAS: European Foot and Ankle Society
PUBBLICATIONS
1) “The uncommon tendon pathology of the foot: a case of a subcutaneous rupture of the anterior tibialis tendon”: Chirurgia del piede; 27, 2003
2) “The Girdlestone resection and the failed total hip replacements”: Quaderni di infezioni osteoarticolari; April 2007, number 9
3) “The proximal tibial fractures amongst the workers: the evolution of the surgical treatment”; Rivista di patologia dell’apparato locomotore, Vol VI-Fasc.1/2, 2007
4) “Clinical results after a proximal osteotomy to all of the metatarsals with early weight bearing”: Chirurgia del Piede, Vol.31 No.3 December 2007
5) “Clinical and radiographic reports on few cases of ball and socket ankle joint”; Chirurgia del Piede, Vol.31 No.3 December 2007
6) “Evaluation of the pre- and post operative mechanical axis in computer-navigated TKA”; Giornale Italiano di Ortopedia e Traumatologia: Vol. 34; 25-9, 2008
7) “Intrathoracic Humeral Head Fracture-Dislocation”; The Internet Journal of Thoracic and Cardiovascular Surgery 2008: Vol. 12 Number 1
8) “Analysis of the inter- and intra-observer agreement in radiographic evaluation of wrist fractures using the multimedia messaging service”. The Hand: Vol. 6, Issue 4, 384-89, 2011
9) “The management of soft tissues sarcomas”. Surgeon. Feb;10(1):25-32. Dec 3, 2012
10) “Pseudotumor of the hip due to fungal prosthetic joint infection”. Case Rep. Orthop. 2013
11) “Destructive pseudo-neuroarthropathy associated with calcium pyrophosphate deposition: A case series and review of the literature”. Foot and Ankle International, Nov, 2014
12) “I postumi dolorosa dopo la distorsione di caviglia: approccio diagnostico e terapeutico”. Tribuna Medica Ticinese, Luglio/Agosto 2015
13) “Neuroma di Morton”. Tribuna Medica Ticinese, Marzo 2016
14) “Bone Marrow Edema Syndrome of the Foot and Ankle: Mid- to Long-Term Follow-up in 18 Patients.” Foot and Ankle Specialist, 9(3): 218-26, June 2016
15) “Zancolli technique for delayed repair of tibialis anterior tendon rupture”. Foot and Ankle Specialist, 11(4): 372-77, June 2018
Current Research project
Akin osteotomy for hallux valgus: to fix or not to fix?
POSTS HELD
| Chef de Clinique Orthopaedics and TraumatologyORBV, Bellinzona-Switzerland | |
| Senior Clinical Fellow in Foot and Ankle Royal Orthopaedic Hospital, Birmingham-U.K | |
| Senior Clinical Fellow in Foot and Ankle Royal National Orthopaedic Hospital, Stanmore- U.K | |
| Research Fellow in Foot and Ankle Royal National Orthopaedic Hospital, Stanmore-U.K | |
| Senior Clinical Fellow in Foot and Ankle Royal National Orthopaedic Hospital, Stanmore-U.K | |
| Trust Specialty Doctor in Orthopaedics and Trauma James Paget University Hospital, Great Yarmouth-U.K | |
| Chef de Clinique in Orthopaedics and Trauma ORBV, Bellinzona-Switzerland | |
| Consultant in Orthopaedics and Trauma Maria Vittoria Hospital, Turin-Italy. | |
| Fellow at SHO level, James Paget University Hospitals, Great Yarmouth, UK.Fellowship done during the 4th year of my residency in ortho & trauma in Turin-Italy | |
| Resident in Orthopaedics and Trauma at Turin University Hospitals, Italy. |
PRESENTATIONS
- Esostosi subungueale, UPSI, 01.12.2018, Rivera, Switzerland
- Heel Pain Syndrome (Ospedale Regionale di Lugano, 12.10.2017)
- La chirurgia mini-invasiva del piede (Ospedale Regionale di Lugano, Maggio 2017)
- La gestione delle comuni patologie del piede e della caviglia tra internista, reumatologo e ortopedico (Circolo Medici del Mendrisiotto)
- Trattamento endoscopico del neuroma di Morton. La chirurgia mini-invasiva percutaneo dell’avampiede, Napoli 30-31 Ottobre 2015
- La disfunzione del tendine tibiale posteriore nell’adulto: VI aggiornamento di podologia, Lugano-Svizzera, 2015
- Le distorsioni che non guariscono: VI aggiornamento di podologia, Lugano-Svizzera
- Cause di persistente dolore dopo una distorsione di caviglia. Circolo Medico del Bellinzonese. Arbedo Giungo 2014
- Cavus foot: Instructional Course for Bulgarian Residents. 25 October 2013 Sofia-Bulgaria
- Degenerative Flat Foot: Instructional Course for Bulgarian Residents. 25 October 2013 Sofia-Bulgaria
- Ankle arthrodesis versus Replacement: Instructional Course for Bulgarian Residents. 25 October 2013 Sofia-Bulgaria
- 16 November 2012: BOFAS Annual Scientific Meeting, Newport, UK: Bone Marrow Oedema in Foot and Ankle
- 25 June 2009: 69thSSO congress (Swiss Society of Orthopaedics): “A reliable and simple solution for recalcitrant carpal tunnel syndrome: the hypothenar fat pad flap”, Geneva-Switzerland.
- 26 June 2009: 69thSSO congress (Swiss Society of Orthopaedics: “Telemedicine and wrist fractures”, Geneva-Switzerland.
- 14 February 2003: 8thNational Congress of Residents in Orthopaedics and Trauma: “An unusual lesion to the foot: a case of rupture to the anterior tibialis tendon”, Parma-Italy.
- 13-15 June 2002: 33thOTODI national congress: “Total Hip Arthroplasty and aseptic loosening: a clinical review of the re-operated patients”, Bergamo-Italy.
Lesioni del menisco
LESIONI MENISCALI
Introduzione
Una lesione a carico dei menischi è una patologia molto comune, soprattutto nei maschi e di frequente riscontro negli ambulatori di ortopedia.
I menischi sono, infatti, le strutture del ginocchio più comunemente lesionate.
Possono esserne interessati sia i giovani sportivi su base traumatica (per distorsioni del ginocchio) o pazienti anziani a causa della degenerazione dell’articolazione.
È possibile riscontrare una lesione meniscale in oltre il 50% delle persone oltre i sessantacinque anni, anche se non necessariamente associata a dolore.
Anatomia
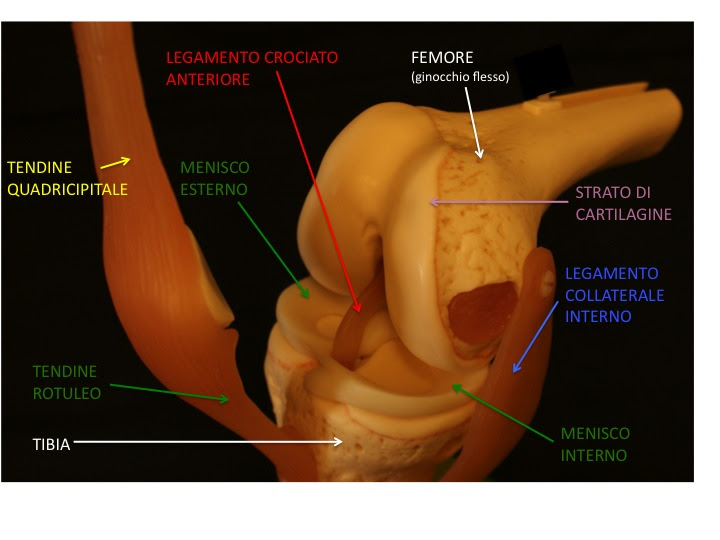
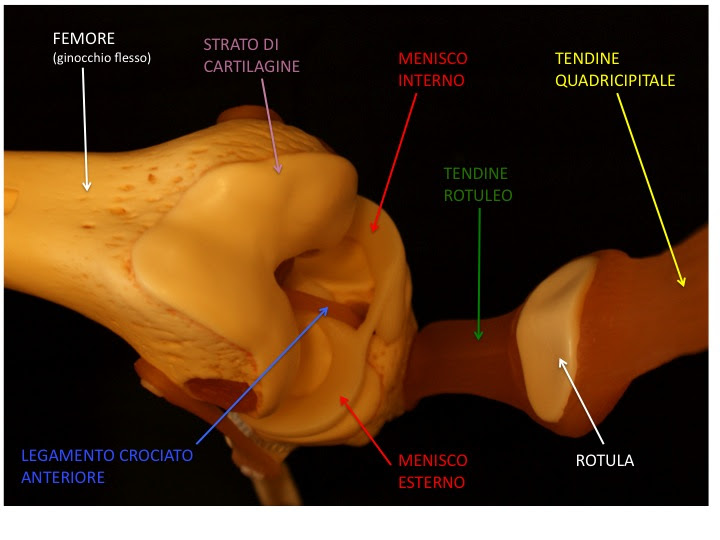
Il ginocchio è un’articolazione molto complessa, formata dalla parte inferiore del femore(l’osso della coscia) e da quella superiore della tibia(tibia e peronesono le ossa della gamba, cioè la parte dell’arto inferiore al di sotto del ginocchio).
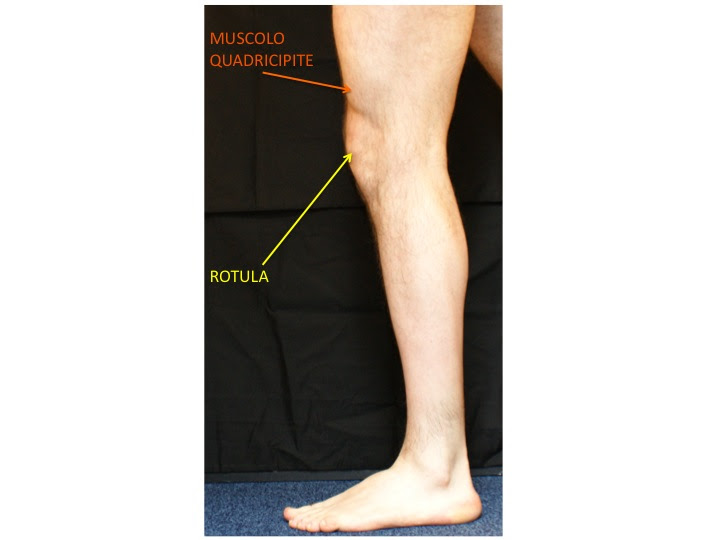
Nella parte anteriore del ginocchio troviamo poi la rotula, un osso con la forma semisferica su cui s’inseriscono il tendine quadricipitale(parte superiore della rotula) e il tendine rotuleo(parte inferiore della rotula).
All’interno dell’articolazione c’é la cartilaginecioè uno strato liscio e lucido che ricopre la superficie di un’osso che partecipa a formare un’articolazione.
Con la sua superficie molto liscia e levigata, la cartilagine offre un piano di scorrimento ideale tra le ossa che altrimenti avrebbero un attrito troppo elevato per scivolare tra loro.
L’articolazione è racchiusa dalla capsula articolare, formata da tessuto fibroso molle ma resistente e impermeabile.
All’interno della capsula troviamo il liquido sinovialecon funzione di lubrificante e nutriente della cartilagine
Tra il femore e la tibia troviamo due strutture costituite da fibro-cartilagine con una consistenza duro-elastica: il menisco internoe il menisco esterno.
Il menisco interno ha la forma a “C” e si trova tra la metà interna del femore e della tibia, mentre il menisco esterno ha la forma a “U” e si trova tra la metà esterna del femore e della tibia.
I menischi hanno diverse importanti funzioni:
- assorbiregli impatti tutte le volte che appoggiamo il nostro peso a terra
- proteggere la cartilaginedagli stress meccanici
- offrire una maggior stabilitàal ginocchio
La stabilità del ginocchioè garantita dalla presenza di quattro legamenti che s’inseriscono in posizioni differenti del femore e della tibia.
Nella parte centrale del ginocchio, compresi tra i due menischi, troviamo i legamenti crociati che provvedono alla stabilità del ginocchio lungo il piano sagittale(cioè antero-posteriore).
I legamenti crociati sono due e più precisamente:
- Legamento crociato anteriore: ha un decorso obliquo all’interno dell’articolazione e risiede appena davanti al legamento crociato posteriore. La funzione del legamento crociato anteriore é quella di opporsi ad una eccessiva rotazione interna, estensione e dislocazione anteriore del ginocchio. La lesione di questo legamento interessa sopratutto la popolazione maschile (rapporto di 2:1 rispetto alle femmine) durante la seconda e terza decade di vita.
- Legamento crociato posteriore: una sua lesione è molto più rara della precedente e generalmente implica un trauma iniziale ad alta energia. Questo legamento é più robusto del crociato anteriore
Lungo il lato esterno e interno del ginocchio troviamo altri due legamenti, detti collaterali, che stabilizzano il ginocchio lungo il piano coronale(cioè dall’esterno all’interno o viceversa) e partecipano anche al controllo della rotazione:
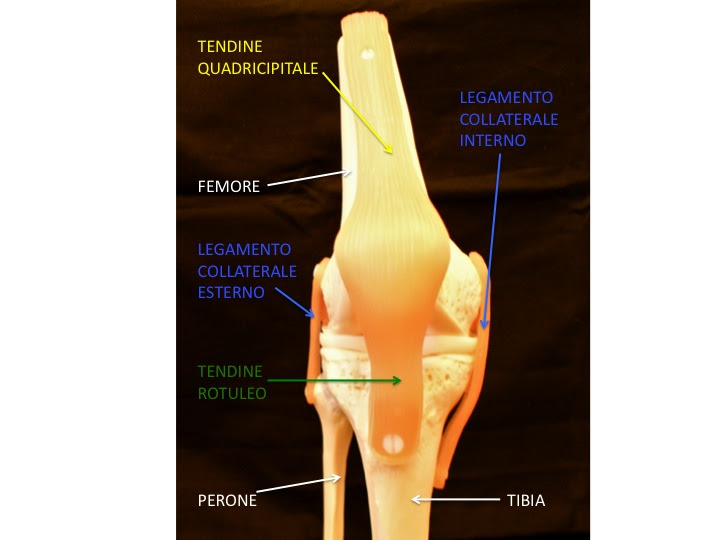
- Legamento collaterale interno: è costituito da una robusta fascia di materiale fibro-elastico che evita alla tibia di spostarsi eccessivamente verso la parte esterna (valgizzazione). Questo legamento è piuttosto frequentemente lesionato a causa di distorsioni del ginocchio ma di solito guarisce con il solo riposo e la fisioterapia.
- Legamento collaterale esterno: questo legamento s’inserisce sul lato esterno del femore e della tibia evitando al ginocchio un’eccessiva varizzazione(cioè lo spostamento verso il lato interno). Una lesione a questo livello è molto più rara che non la precedente ma il trattamento è sostanzialmente lo stesso.
All’esterno della capsula articolare troviamo i muscoli e i tendini (il tendine è la parte terminale del muscolo).
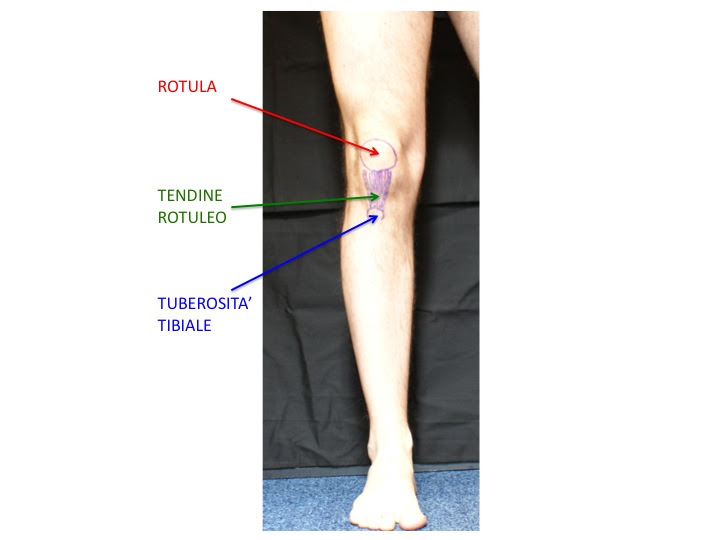
Nella parte anteriore si trova ilmuscolo quadricipitecon il suo tendine quadricipitaleche si inserisce sulla rotula e si continua con il tendine rotuleo (detto anchelegamento rotuleo) fino alla sua inserzione ossea sulla tuberosità anteriore della tibia. La funzione del muscolo quadricipitale è quella di estendere il ginocchio.
Come si lesiona un menisco?
Come abbiamo avuto modo di descrivere nel paragrafo precedente, nel ginocchio ci sono due menischi. Nella grande maggioranza dei casi tuttavia, solo quello interno si rompe mentre quello esterno è spesso integro.
Una lesione al menisco può interessare le persone giovani ma anche quelle anziane.
Nei pazienti giovani il meccanismo lesivo più frequente è una distorsione al ginocchio, soprattutto durante l’attività fisica come ad esempio il calcio, il basket o lo sci. In tutti questi casi è sempre importante escludere una lesione al legamento crociato anteriore che spesso si associa a una lesione del menisco interno.
Il dolore è spesso lancinante e non è raro visitare un paziente in pronto soccorso con il ginocchio bloccato in flessione.
Nelle persone anziane è possibile che il menisco si lesioni anche per traumi di lieve entità.
Infatti, con il passare degli anni, i menischi perdono la loro iniziale elasticità e resistenza perché vanno incontro a un processo di degenerazione, detto meniscosi.
In questo caso è possibile che uno dei menischi si rompa anche solo salendo le scale, scendendo dalla macchina, inginocchiandosi a terra o rialzandosi dalla posizione genuflessa (cioè in ginocchio).
È bene precisare tuttavia che una lesione al menisco isolata non è necessariamente dolorosa, soprattutto nelle persone anziane dove esiste una forte associazione con l’artrosi del ginocchio.
Sintomi
Il sintomo più frequente è il dolore che talvolta é ben localizzato nella zona dove il menisco si è rotto ma spesso il dolore è vago e sembra interessare tutto il ginocchio.
Il dolore è generalmente maggiore quando si appoggia il piede a terra oppure quando si piega il ginocchio e non è raro avere la sensazione di qualcosa che blocca il movimento.
Il gonfiore è legato alla presenza di liquido nel ginocchio. Nel caso di una rottura concomitante del legamento crociato anteriore, il ginocchio può diventare gonfio nel giro di breve tempo dal momento del trauma a causa di un ematoma (cioè una raccolta di sangue causata dalla rottura di uno o più vasi sanguigni).
Talvolta il gonfiore è molto accentuato e richiede un’aspirazione mediante ago e siringa (questa procedura é comunemente chiamata artrocentesi). In caso di rottura del legamento crociato anteriore, potremo notare del sangue durante l’aspirazione.
Alcuni pazienti lamentano anche episodi di blocco articolare, dovuto all’interposizione di un frammento di menisco tra la tibia e il femore, che ne impedisce la completa estensione.
Allo stesso modo un frammento meniscale interposto tra le superfici articolari di tibia e femore, può causare un senso di cedimento articolare che tuttavia va distinto dall’instabilità legata ad una lesione del legamento crociato anteriore.
Diagnosi
La diagnosi di rottura meniscale è facilmente sospettata sulla base della sola storia clinica e della visita ambulatoriale.
Durante la visita il medico valuta la presenza di:
- zone di dolorabilità
- versamento articolare(cioè se c’è del liquido all’interno dell’articolazione)
- mobilità articolare
- positività ai test meniscali: esistono una serie di test clinici usati per confermare il sospetto di lesione meniscale. I due test più utilizzati sono il test di McMurray in flessionee il test di Apley da sforzo.Tuttavia nessuno di questi test è in grado di confermare con certezza una lesione ai menischi.
In caso di trauma il medico può richiedere una semplice radiografia del ginocchio per escludere una frattura o, nel caso di persone anziane, valutare se è presente un quadro artrosico significativo.
La radiografia da sola non è tuttavia in grado di identificare una lesione al menisco.
L’esame più preciso per questo scopo è la risonanza magnetica nucleare, che utilizza dei campi magnetici artificiali. Talvolta anche la risonanza magnetica non riesce a identificare una lesione meniscale e in questi casi l’unica alternativa è quella di eseguire un’artroscopiadiagnostica.
L’artroscopia è un intervento chirurgico in cui si utilizza una telecamera sterile collegata a uno schermo ad alta definizione attraverso il quale il chirurgo osserva in diretta le strutture anatomiche all’interno dell’articolazione. L’intervento è eseguito attraverso due o tre piccoli tagli della pelle (uno per la telecamera e gli altri per far passare gli strumenti chirurgici).
Tipi di lesione meniscale
Una lesione al menisco può apparire in diverse forme che sono riassunte nella seguente classificazione:
- lesione verticalelongitudinale: sono piuttosto frequenti nei giovani e possono essere complete (dette anche “a manico di secchio”) o incomplete. Spesso interessano il menisco mediale e si associano a una lesione concomitante del legamento crociato anteriore. Le lesioni a manico di secchio sono generalmente instabili e possono causare anche un blocco articolare.
- lesione obliqua: sono chiamate anche lesioni “a flap” o “a becco di pappagallo”. I sintomi dolorosi associati sono causati dalla trazione esercitata dal femore e dalla tibia quando schiacciano e trazionano il frammento meniscale, potendo quindi causare un’estensione della lesione.
- lesione trasversa(o radiale): una lesione trasversale è generalmente situata tra la parte posteriore e quella intermedia del menisco
- lesione orizzontale: può essere diagnosticata ad ogni età ma è particolarmente frequente in pazienti con un’età avanzata o nei giovani corridori. Non è infrequente riscontrare una cisti meniscaleassociata (la cisti meniscali sono strettamente correlate alle lesioni del menisco e si trovano soprattutto nel menisco laterale. Le loro dimensioni talvolta le rendono palpabili sotto la pelle)
- lesione degenerativa: questo tipo di lesione è di comune riscontro nei pazienti oltre i quaranta anni, con il margine della lesione che si estende in diversi piani dello spazio. In caso di artrosi dell’articolazione, si riscontra comunemente una degenerazione dei menischi che quindi sono più facilmente soggetti a rottura.
TRATTAMENTO
Trattamento non chirurgico
In caso di lesione al menisco accompagnata da un’importante sintomatologia dolorosa e blocchi articolari, è opportuno considerare l’intervento chirurgico.
Tuttavia, almeno nelle fasi iniziali è consigliabile indirizzare la propria attenzione nel ridurre il dolore e il gonfiore, evitando al tempo stesso di perdere il tono muscolare dell’arto inferiore.
Vi proponiamo un semplice programma da eseguire mentre aspettate di essere operati o anche solo visitati in ambulatorio:
- ghiaccioper venti minuti, almeno quattro volte al giorno
- antidolorificiper bocca (sono poco utili quelli sotto forma di creme o gel)
- stampellese lamentate molto dolore a camminare
- esercizi per il muscolo quadricipite(è il muscolo posto nella zona anteriore della coscia): sollevate la gamba in modo tale che il ginocchio sia in aria e mantenete questa posizione per almeno quindici secondi. Ripetete l’esercizio per almeno cinque volte di seguito di mattina, pomeriggio e sera.
Trattamento chirurgico
Il trattamento chirurgico è preso in considerazione in caso di:
- sintomi che limitano lo svolgimento delle attività quotidiane
- dolore articolare con persistente gonfiore e positività ai test meniscali
- fallimento del trattamento conservativo
- assenza di altre cause di dolore sulla base della visita clinica, delle radiografie o della risonanza magnetica
L’intervento chirurgico è eseguito mediante la tecnica artroscopica, cioè mediante l’utilizzo di una piccola telecamera (grande come una matita) inserita all’interno del ginocchio che permette di vedere, ingrandite, le strutture articolari.
Prima di iniziare l’operazione si posiziona un manicotto pneumatico (simile all’apparecchio usato per misurare la pressione arteriosa al braccio) nella parte superiore della coscia, per ridurre il sanguinamento e avere una visione più chiara durante l’intervento.
Dopo avere disinfettato accuratamente l’arto inferiore, il chirurgo incide la pelle con un bisturi. Solitamente sono utilizzate due o tre incisioni lunghe non più di mezzo centimetro.
A questo punto l’articolazione è riempita con una soluzione acquosa sterile con lo scopo di migliorare la visione e lavare via i frammenti di cartilagine o menisco presenti all’interno del ginocchio.
Il primo tempo di un’artroscopia è sempre dedicata alla ricerca della causa del dolore e della limitazione funzionale e quindi si ispeziona sistematicamente l’articolazione nel seguente ordine:
- compartimento femoro-rotuleo: è lo spazio articolare compreso tra la rotula e il femore. È frequente riscontrare una sofferenza della cartilagine a livello della rotula.
- compartimento mediale: è la parte interna del ginocchio compresa tra femore e tibia. A questo livello si trova il menisco mediale.
- legamento crociato anteriore: durante l’operazione se ne valuta la stabilità mediante l’utilizzo di un piccolo strumento ma una sua lesione è identificabile già col la sola storia clinica e la visita da parte del medico.
- compartimento laterale: la parte esterna del femore e della tibia formano il compartimento laterale dove troviamo il menisco laterale, meno frequentemente interessato da lesioni rispetto a quello mediale.
In caso di lesione, il menisco può essere:
- regolarizzato
- suturato
- trapiantato
La regolarizzazione meniscale
La regolarizzazione meniscale è comunemente indicata con il termine di meniscectomia selettivae prevede l’eliminazione del frammento (o dei frammenti in caso di lesione complessa) di menisco lesionato quando questo non può essere suturato.
Come abbiamo avuto modo di descrivere in precedenza, il menisco ha diverse importanti funzioni e per questa ragione è sempre bene cercare di preservarne quanto più possibilel’integrità.
In passato si tendeva a rimuovere completamente il menisco ma in seguito è stato dimostrato come questo causi inevitabilmente un’artrosi precoce al ginocchio.
Durante la meniscectomia selettiva si rimuove solo una sezione del menisco, corrispondente alla parte lesionata, mediante l’utilizzo di speciali strumenti chirurgici studiati per eseguire questo intervento con una tecnica mini-invasiva.
La successiva riabilitazione non prevede restrizioni particolari.
La sutura meniscale
In alcuni casi, generalmente nei soggetti giovani, è possibile suturare il frammento del menisco con lo scopo di permetterne la cicatrizzazione e un pieno recupero funzionale.
Esistono dei criteri per decidere se un menisco può essere suturato:
- presenza di una lesione longitudinale verticale completa di almeno dieci millimetri
- una lesione situata entro quattro millimetri dal punto di congiunzione del menisco con la capsula articolare (zona adeguatamente vascolarizzata, per ottenere un tessuto cicatriziale)
- una lesione instabile
- assenza di degenerazione del tessuto meniscale
- paziente giovane e attivo
- stabilità dei legamenti del ginocchio (ottenibile anche durante lo stesso intervento chirurgico, mediante la ricostruzione del legamento crociato anteriore)
Per ottenere una soddisfacente sutura meniscale si ricorre solitamente all’uso di ancorette meniscali (che si riassorbono spontaneamente in circa sei mesi) o fili di sutura (non riassorbibili). Entrambi i sistemi sono disponibili in confezioni sterili con lo strumentario necessario per mantenere in posizione e legare il frammento di menisco rotto.
Il numero di ancorette meniscali o punti di sutura dipende dall’estensione della lesione. In genere si varia da un minimo di due a un massimo di sei.
Esisto purtroppo la possibilità che la sutura del menisco sia seguita da insuccesso anche a distanza di poche settimane che può richiedere un successivo intervento chirurgico (per provare a suturarlo di nuovo o eseguire una meniscectomia selettiva).
Per cercare di ridurre la possibilità d’insuccesso, il paziente deve usare due stampelle senza appoggiare il peso a terra per le successive sei settimane, durante cui bisogna evitare anche di piegare il ginocchio oltre i novanta gradi.
La ripresa dell’attività sportiva può richiedere dai quattro ai sei mesi di tempo.
Il trapianto di menisco
Questa procedura chirurgica è stata introdotta di recente e prevede la sostituzione del menisco non più riparabile con uno delle stesse dimensioni, prelevato da cadavere. Naturalmente esistono dei controlli molto severi per escludere che il corpo del donatore sia affetto da malattie trasmissibili.
Essendo ancora in fase di studio, il trapianto di menisco è eseguito in pochissimi centri ospedalieri.
Procedure chirurgiche aggiuntive
Durante la stessa seduta operatoria possono rendersi necessarie delle procedure aggiuntive rispetto alla sola regolarizzazione o sutura meniscale:
- ricostruzione del legamento crociato anteriore: viene eseguita con tecnica artroscopica dopo il prelievo del legamento rotuleoo dei tendini semitendinoso e gracileche formeranno il nuovo legamento, inserito nel ginocchio attraverso un tunnel nel femore e nella tibia. In caso di ricostruzione del legamento, è fondamentale iniziare subito la fisioterapia per evitare una rigidità articolare.
- Micro-frattureo micro-perforazioni: nel caso di lesioni limitate della cartilagine, è possibile eseguire dei piccoli fori nell’osso per favorirne il sanguinamento. Il sangue che arriva dall’osso si deposita e forma uno strato di cellule che con il passare delle settimane si trasformano in uno strato simile alla cartilagine originale. Purtroppo la qualità di questa nuova cartilagine è inferiore a quella va a sostituire. Per facilitare la formazione della neo-cartilagine è raccomandato un carico protetto con stampelle per circa sei settimane.
I rischi dell’intervento chirurgico
- Infezione
- Ritardo di cicatrizzazione o cicatrici non estetiche e dolorose
- Lesione di vasi sanguigni o nervi
- Persistente dolore
- Persistente zoppia
- Ridotta capacita di mobilizzazione dell’arto operato.
- Persistente gonfiore dell’articolazione
- Rigidità articolare
- Instabilità articolare
- Progressione dell’artrosi
- Fallimento della sutura meniscale
- Necessità di essere rioperati
- Trombosi venosa profonda e conseguente embolia polmonare
Che anestesia verrà fatta?
Prima dell’intervento chirurgico, sarete convocati in ospedale per una valutazione pre-operatoria da parte dell’anestesista.
Sarà proprio quello il momento migliore per discutere quale anestesia riceverete.
La riabilitazione dopo il trattamento chirurgico
Alla fine dell’intervento é confezionato un bendaggio con lo scopo di mantenere a riposo il ginocchio operato per qualche giorno.
La medicazione é eseguita dopo una o due settimane, ma non è necessario rimuovere i punti di sutura se sono del tipo riassorbibile. Talvolta il chirurgo non sutura neanche la cute perché le incisioni della pelle sono veramente piccole e guariscono ugualmente bene.
È possibile tornare a casa il giorno stesso dell’intervento, con un’adeguata terapia antidolorifica e possibilmente con due stampelle.
Il vostro chirurgo vi dirà se potete appoggiare tutto il vostro peso sull’arto operato o se dovrete osservare un periodo di carico parziale.
In caso di sutura del menisco o di micro perforazioni dell’osso (per una lesione della cartilagine articolare), si raccomanda di non appoggiare il proprio peso a terra per sei settimane.
Eseguite da subito gli esercizi per rinforzare il muscolo quadricipite poiché l’inattività ne causa la perdita del tono molto rapidamente. Ricordate che un muscolo quadricipite debole è causa d’instabilità del ginocchio e ridotta funzionalità dell’arto inferiore!
A seconda del tipo di intervento eseguito, il vostro chirurgo deciderà se dovete iniziare un ciclo di fisioterapia
Dopo l’artroscopia è lecito aspettarsi un ginocchio gonfio e possibilmente anche doloroso. Almeno per i primi giorni prendete regolarmente i farmaci antidolorifici che vi sono stati prescritti per evitare che il dolore diventi troppo forte e quindi poco controllabile con le sole medicine. Utilizzate anche degli impacchi freddi con ghiaccio (per venti minuti, almeno tre volte al giorno) per ridurre il gonfiore ma ricordate di mettere un panno tra la pelle e la borsa del ghiaccio, per evitare un’ustioneda freddo.
In caso di fattori di rischio per la trombosi venosa profonda sarà consigliabile prescrivere una profilassi anti-tromboembolica per ridurre il grado di coagulabilità del sangue ed evitare che si formino dei trombi nelle gambe.
Lesioni del legamento crociato anteriore
L
Introduzione
La diffusione delle pratiche sportive cui si è assistito nel corso degli ultimi decenni ha interessato non solo la popolazione più giovane ma anche adulti, senza escludere le persone oltre i sessanta anni.
Questo fenomeno ha comportato anche un crescente aumento delle lesioni muscolo-scheletriche tra cui una parte rilevante è rappresentata da quelle a carico del legamento crociato anteriore. Basti pensare che sono negli Stati Uniti, ogni anno, vengono diagnosticate 500000 lesioni del crociato anteriore di cui 80000 andranno incontro a un intervento chirurgico di ricostruzione.
Anatomia
Il ginocchio è un’articolazione molto complessa, formata dalla parte inferiore del femore(l’osso della coscia) e da quella superiore della tibia(tibia e peronesono le ossa della gamba, cioè la parte dell’arto inferiore al di sotto del ginocchio).
Nella parte anteriore del ginocchio troviamo poi la rotula, un osso con la forma semisferica su cui s’inseriscono il tendine quadricipitale(parte superiore della rotula) e il tendine rotuleo(parte inferiore della rotula).
All’interno dell’articolazione c’é la cartilaginecioè uno strato liscio e lucido che ricopre la superficie di un’osso che partecipa a formare un’articolazione.
Con la sua superficie molto liscia e levigata, la cartilagine offre un piano di scorrimento ideale tra le ossa che altrimenti avrebbero un attrito troppo elevato per scivolare tra loro.
L’articolazione è racchiusa dalla capsula articolare, formata da tessuto fibroso molle ma resistente e impermeabile.
All’interno della capsula troviamo il liquido sinovialecon funzione di lubrificante e nutriente della cartilagine
Tra il femore e la tibia troviamo due strutture costituite da fibro-cartilagine con una consistenza duro-elastica: il menisco internoe il menisco esterno.

Il menisco interno ha la forma a “C” e si trova tra la metà interna del femore e della tibia, mentre il menisco esterno ha la forma a “U” e si trova tra la metà esterna del femore e della tibia.
I menischi hanno diverse importanti funzioni:
- assorbiregli impatti tutte le volte che appoggiamo il nostro peso a terra
- proteggere la cartilaginedagli stress meccanici
- offrire una maggior stabilitàal ginocchio
La stabilità del ginocchioè garantita dalla presenza di quattro legamenti che s’inseriscono in posizioni differenti del femore e della tibia.
Nella parte centrale del ginocchio, compresi tra i due menischi, troviamo i legamenti crociati che provvedono alla stabilità del ginocchio lungo il piano sagittale(cioè antero-posteriore).
I legamenti crociati sono due e più precisamente:
- Legamento crociato anteriore: ha un decorso obliquo all’interno dell’articolazione e risiede appena davanti al legamento crociato posteriore. La funzione del legamento crociato anteriore é quella di opporsi ad una eccessiva rotazione interna, estensione e dislocazione anteriore del ginocchio. La lesione di questo legamento interessa sopratutto la popolazione maschile (rapporto di 2:1 rispetto alle femmine) durante la seconda e terza decade di vita.
- Legamento crociato posteriore: una sua lesione è molto più rara della precedente e generalmente implica un trauma iniziale ad alta energia. Questo legamento é più robusto del crociato anteriore
Lungo il lato esterno e interno del ginocchio troviamo altri due legamenti, detti collaterali, che stabilizzano il ginocchio lungo il piano coronale(cioè dall’esterno all’interno o viceversa) e partecipano anche al controllo della rotazione:
- Legamento collaterale interno: è costituito da una robusta fascia di materiale fibro-elastico che evita alla tibia di spostarsi eccessivamente verso la parte esterna (valgizzazione). Questo legamento è piuttosto frequentemente lesionato a causa di distorsioni del ginocchio ma di solito guarisce con il solo riposo e la fisioterapia.
- Legamento collaterale esterno: questo legamento s’inserisce sul lato esterno del femore e della tibia evitando al ginocchio un’eccessiva varizzazione(cioè lo spostamento verso il lato interno). Una lesione a questo livello è molto più rara che non la precedente ma il trattamento è sostanzialmente lo stesso.
All’esterno della capsula articolare troviamo i muscoli e i tendini (il tendine è la parte terminale del muscolo).
Nella parte anteriore si trova ilmuscolo quadricipitecon il suo tendine quadricipitaleche si inserisce sulla rotula e si continua con il tendine rotuleo (detto anchelegamento rotuleo) fino alla sua inserzione ossea sulla tuberosità anteriore della tibia. La funzione del muscolo quadricipitale è quella di estendere il ginocchio.
Nella parte posteriore troviamo i muscoli flessori del ginocchio:
- Muscolo bicipite femorale: s’inserisce sulla parte esterna del ginocchio, a livello della testa del perone.
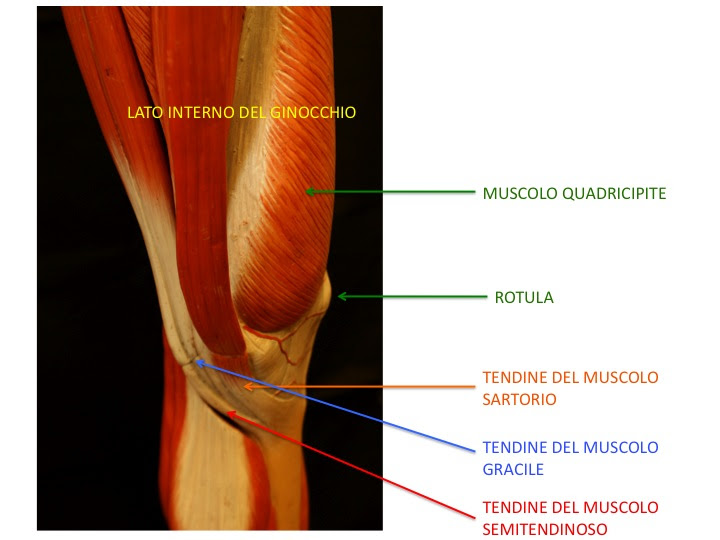
- Muscolo semitendinoso: s’inserisce sulla parte interna del ginocchio. È frequentemente utilizzato insieme al muscolo gracile per ricostruire un legamento crociato anteriore rotto.
- Muscolo semimembranoso: anche questo muscolo, come il precedente, s’inserisce sulla parte interna del ginocchio
Nella parte interna del ginocchio troviamo:
- Muscolo sartorio: origina dal bacino e nella sua parte anteriore si trova sulla faccia anteriore della coscia ma poi curva verso l’interno per inserirsi lungo la faccia interna della tibia.
- Muscolo gracile: è un tendine dalle dimensioni piuttosto ridotte ma che è utilizzato insieme al tendine semitendinoso per la ricostruzione del legamento crociato anteriore
Come ci si lesiona il legamento crociato anteriore?
Una rottura a carico del legamento crociato anteriore può potenziamente avvenire durante ogni attività.
La maggioranza delle lesioni del legamento crociato avvengono durante l’attività sportiva.
Fino al 70% delle lesioni non sono causate da alcun contatto fisico con l’avversario ma piuttosto da un’anomala sollecitazione del ginocchio e in particolare:
- Iperestensione: il ginocchio viene portato eccessivamente verso l’indietro (sci, pallavolo, calcio, basket).
- Iperflessione
- Rotazione interna: il femore o la tibia, cioé le ossa che formano il ginocchio ruotano eccessivamente verso l’interno (calcio, basket, tennis). Ciò avviene tipicamente quando si cambia improvvisamente direzione mentre si sta correndo.
- Valgo-intrarotazione
- Varo-intrarotazione
- Valgismo puro
- Varismo puro
Le donne hanno una predisposizione a lesionarsi il legamento crociato a causa di:
- Lassità legamentosa congenita
- Squilibrio muscolare
- Effetti secondari legati all’assunzione di estrogeni
- Malallineamento dell’arto inferiore
- Anatomia del femore
A seconda della sua estensione, una lesione a carico del legamento crociato anteriore può essere suddivisa in due semplici categorie:
- Completa
- Incompleta: una lesione parziale può essere sufficientemente grave da causare una instabilità del ginocchio e richiedere quindi un trattamento identico a quello proposto per una rottura completa. Al momento della visita il chirurgo valuterà la stabilità del legamento e deciderà quindi quale trattamento iniziare.
Lesioni associate
In alcuni casi, la rottura traumatica del legamento crociato anteriore non é l’unica lesione che interessa il ginocchio. Infatti possono associarsi anche:
- Lesioni meniscali: la contemporanea presenza di una lesione a carico dei menischi avviene con una frequenza pari al 40-50%.
- Fratture ossee: é un’evenienza relativamente rara (avviene in circa il 6% dei pazienti) ma talvolta si può vedere alle radiografie una piccola frattura detta “da avulsione” (cioé da strappamento) a livello del condilo laterale della tibia (questa frattura si chiama “di Segond”, dal nome del medico che per primo ha descritto questa lesione)
- Lesioni osteocondrali: in questo caso vengono coinvolti dal trauma una parte della cartilagine e dell’osso ad essa sottostante. Nei casi più complessi possono trovarsi dei frammenti di cartilagine ed osso liberi in articolazione che possono causare blocchi articolari e frequenti versamenti articolari (cioé raccolte di fluido in articolazione)
- Lesione del legamento crociato posteriore
- Lesione a carico di uno od entrambi i legamenti collaterali del ginocchio
Quail sintomi si avvertono in caso di lesione al legamento crociato?
- Dolore
- “pop” articolare: nel momento della lesione, il paziente può avvertire il senso di qualcosa che si é staccato all’interno del ginocchio. Talvolta la rottura é facilmente udibile.
- Versamento articolare: é la raccolta di fluido in un’articolzione. La lesione acuta del legamento crociato si associa alla rottura di vasi sanguigni che sanguinano all’interno dell’articolazione (questa raccolta di sangue é detta emartrosi). Il ginocchio può gonfiare nel giro di pochi minuti e talvolta richiede l’aspirazione (chiamata artrocentesi) della raccolta di sangue con un ago dopo avere accuratamente disinfettato la pelle circostante.
- Instabilità del ginocchio: in caso di lesione del legamento crociato anteriore, potreste avvertire l’persistente incapacità da parte del ginocchio a sostenere il vostro corpo quando correte, scendete le scale, girate l’angolo o cercate di entrare nella vostra auto.
- Blocchi articolari: possono essereil risultato di una lesione meniscale (vedi guida dedicata)
Come si diagnostica la rottura del legamento crociato?
La diagnosi é in genere facile e già la storia clinica di come é avvenuta la lesione é spesso indicativa.
Ciò non significa ovviamente che il vostro chirurgo non vi debba visitare. La visita clinica é infatti fondamentale per confermare il sospetto clinico.
Durante la visita il medico valuterà:
- Se ci sono aree dolenti alla palpazione: ad esempio per lesioni meniscali o piccole fratture ossee.
- Grado di mobilitàdel ginocchio.
- Stabilità dei legamenti: il chirurgo attraverso alcuni specifici test manuali indaga i due legamenti crociati (test di Lachman, il test del cassetto anteriore, test del cassetto posteriore eil pivot shift test) e i legamenti collaterali (varo-valgo stress test).
- Presenza di versamento articolare: al momento del trauma il versamento articolare é dato dalla raccolta di sangue mentre nelle settimane successive é il risultato dell’instabilità del legamento e dalla possible lesione associata di un menisco.
Il medico richiederà le radiografieper escludere possibili lesioni ossee associate tuttavia l’esame fondamentale per confermare la lesione del legamento crociato é la risonanza magnetica nucleareche, a differenza delle radiografie, non é eseguita in pronto soccorso.
La risonanza magnetica deve essere prenotata ed é eseguita ambulatorialmente. Dopo che l’esame é stato refertato dal radiologo, incontrerete nuovamente il vostro specialista ortopedico per discuterne i risultati e decidere il miglior trattamento per il vostro caso. Questo esame ha un’accuratezza di circa il 90% nell’identificare una lesione del legamento crociato anteriore ma deve essere sempre correlato con i risultati dell’esame obiettivo.
La TAC non é l’esame di prima scelta per diagnosticare una lesione del legamento crociato ma può essere utile qualora si sospetti una frattura non chiaramente visibile sulle radiografie.
Come si cura?
Una rottura a carico del legamento crociato può essere trattata sia conservativamente(cioé senza un’operazione) o chirurgicamente.
La scelta tra queste due opzioni varia da paziente a paziente a seconda di:
- Grado di instabilità
- Complessità della lesionee delle possibili lesioni intra-articolari associate
- Livello dell’attività precedentemente svolta dal paziente
- Determinazione nel seguire la fisioterapia post-operatoria(dura diversi mesi)
Nel caso in cui si decida di trattare la lesione del legamento crociato conservativamente é fortemente consigliabile rinforzare la muscolatura del quadricipite(possibilmente con l’aiuto del fisioterapista). Indossare il tutore per ginocchio non sembra offrire alcun reale vantaggio se non quello psicologico.
I pazienti non più giovani e attivi e senza altre lesioni associate (a carico dei menischi o della cartilagine) trovano il trattamento conservativo efficace nel 80% dei casi.
L’opzione chirurgicaé considerate nel caso in cui il paziente lamenti una persistente instabilità
Il legamento crociato anteriore é ricostruito per via artroscopica per offrire un recupero funzionale più rapido. Il tessuto usato per sostituire il legamento crociato può essere:
- Prelevato dallo stesso paziente(tendini semitendinoso-gracile o tendine rotuleo). Questa opzione copre praticamente la quasi totalità dei casi.
- Prelevato da cadavere: quasi mai usato, se non in casi particolari.
- Artificiale: esistono in commercio dei materiali sintetici che, almeno in teoria, vantano ottime capacità meccaniche. Tuttavia non esistono studi che ne suggeriscano l’utilizzo.
Al termine dell’anestesia, la pelle viene accuratamente disinfettata dopo avere gonfiato un bracciale pneumatico posizionato alla coscia per ridurre il sanguinamento e avere una visione più chiara durante l’intervento.
FASE 1: artroscopia esplorativa
Il chirurgo utilizza un artroscopio, cioè una piccola telecamera inserita all’interno del ginocchio attraverso delle piccole incisioni della pelle.
L’articolazione è riempita con una soluzione acquosa sterile con lo scopo di migliorare la visione e lavare via gli eventuali frammenti di cartilagine o menisco presenti all’interno del ginocchio.
Il primo tempo di un’artroscopia è dedicata alla sistematica ispezione dell’articolazione nel seguente ordine:
- compartimento femoro-rotuleo: è lo spazio articolare compreso tra la rotula e il femore.
- compartimento mediale: è la parte interna del ginocchio compresa tra femore e tibia. A questo livello si trova il menisco mediale.
- legamento crociato anteriore e posteriore
- compartimento laterale: la parte esterna del femore e della tibia formano il compartimento laterale dove troviamo il menisco laterale, meno frequentemente interessato da lesioni rispetto a quello mediale.
FASE 2: prelievo del tessuto che formerà il nuovo legamento crociato anteriore
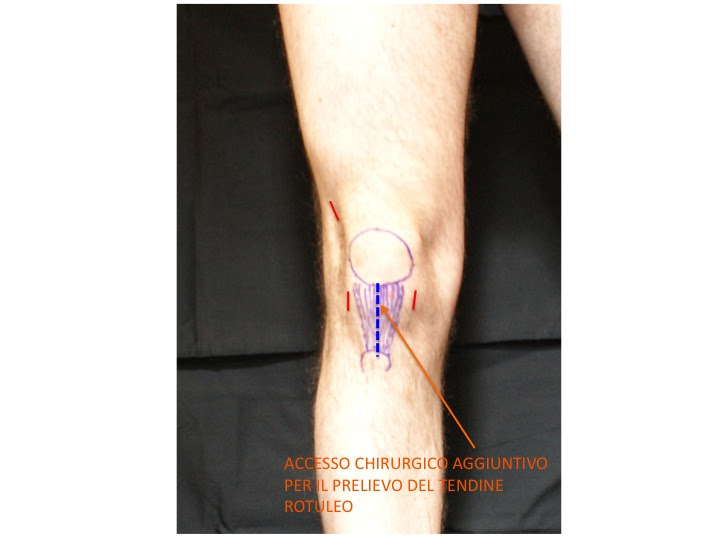
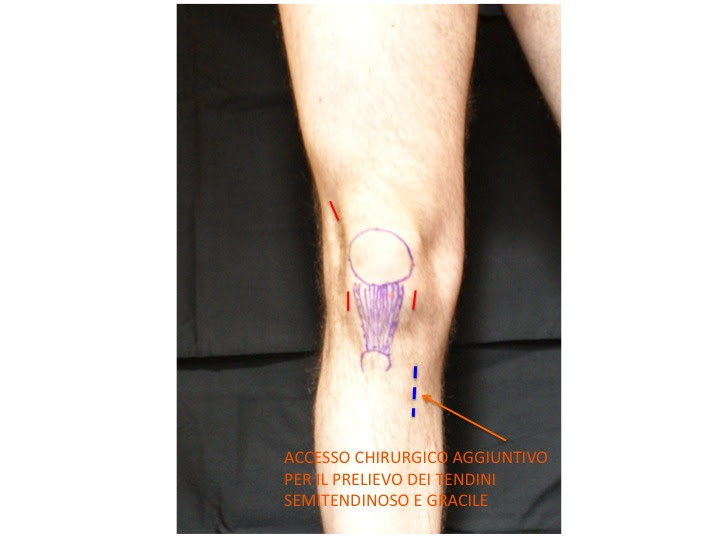
Dopo avere chiaramente identificato la rottura a carico del legamento crociato si procede al prelievo del tendine rotuleo o dei tendini semitendinoso-gracile. Di seguito vi mostriamo la differente posizione dell’incisione chirurgica.
Il tendine rotuleo: é prelevato insieme alla porzione di osso su cui si inserisce. I restanti 2/3 del tendine rotuleo vengono cuciti insieme, e guariranno mediante la formazione di una cicatrice. Anche l’osso guarirà mediante la deposizione di nuovo tessuto che, con il passare delle settimane, si calcificherà.
I tendini gracile e semitendinoso: vengono prelevati per una lunghezza pari a 20-22 centimetri. L’incisione chirurgica come mostra la figura precedente é però lunga solo 4 centimetri. Il prelievo é reso possible grazie a uno strumento chiamato “tendon stripper” che viene fatto scivolare tra la pelle della coscia e il tendine da prelevare.
FASE 3: preparazione del neo-legamento e dei tunnel ossei
Mentre l’assistente prepara il tessuto prelevato per formare il neo-legamento, il chirurgo prepara i tunnel ossei nella tibia e nel femore attraverso cui verrà fatto passare il neo-legamento. Per preparare i tunnel ossei sono usati dei particolari trapani sterili.
Al termine di questa fase il chirurgo riparerà, se possibile, le lesioni meniscali o cartilaginee associate.
FASE 4: passaggio del neo-legamento nei tunnel sotto controllo artroscopico
FASE 5: fissazione del neolegamento
Dopo avere controllato che il neo-legamento é correttamente posizionato tra il femore e la tibia, si procede alla sua fissazione definitiva mediante viti riassorbibili, metalliche o altri sistemi (a seconda delle preferenze del chirurgo). Qualunque sia il mezzo di fissazione, non é necessario rimuoverlo in futuro.
FASE 6: controllo finale
Dopo la fissazione il chirurgo controlla ancora una volta che il neo-legamento sia ben posizionato e valuta la stabilità del ginocchio.
La pelle é quindi suturata e protetta con medicazioni sterili a loro volta coperte da un spesso bendaggio.
I rischi dell’intervento chirurgico
- Infezione: il rischio è molto basso, inferiore allo 0.5% dei casi.
- Trasmissione virale: questa potenziale complicanza é da tenere in considerazione solo nel caso in cui il chirurgo utilizzi del materiale prelevato da cadavere. Il rischio di trasmissione del virus da HIV ad esempio è inferiore ad un caso per milione. Tenete in considerazione che l’utilizzo di materiale da cadavere per la ricostruzione del legamento crociato è molto raro.
- Ritardo di cicatrizzazione
- Cicatrici non estetiche
- Lesione di vasi sanguigni: una lesione dell’arteria poplitea, cioè il più grosso vaso in corrispondenza del ginocchio, è stimata in circa 0,01% dei casi
- Lesione a carico dei nervi
- Dolore persistente: questa complicanza interessa in particolar modo i pazienti che hanno avuto la ricostruzione con il tendine rotuleo. Esistono molti studi a riguardo e la percentuale di un dolore situato a livello della rotula varia dal 4% al 56% dei casi, con un durata variabile tra i tre e sei mesi.
- Frattura della rotula o rottura del tendine rotuleo: si tratta di una complicanza che può interessare i pazienti dopo la ricostruzione del legamento crociato anteriore con il tendine rotuleo.
- Persistente gonfiore dell’articolazione
- Rigidità articolare
- Ciclops lesion: questo termine inglese significa “lesione del ciclope”. È dovuta alla formazione di tessuto fibroso-cicatriziale attorno al legamento crociato ricostruito ma è stata descritta anche in alcuni pazienti che non hanno avuto alcun intervento chirurgico. La conseguenza cyclops lesion è una perdita di estensione del ginocchio. Il rischio di questa complicanza è stimato tra 1% e 10% dei casi operati.
- Persistente instabilità articolare
- Impossibilità di riprendere l’attività sportivaai livelli precedenti la lesione
- Necessità di essere rioperati
- Trombosi venosa profonda: il rischio si aggira attorno allo 0,1% dei casi. Il rischio aumenta in caso di obesità, età avanzata, immobilizzazione a letto, malattie della coagulazione e fumo.
- Embolia polmonare
Che anestesia verrà fatta?
Prima dell’intervento chirurgico, sarete convocati in ospedale per una valutazione pre-operatoria da parte dell’anestesista.
Sarà proprio quello il momento migliore per discutere quale anestesia riceverete.
La fisioterapia é veramente necessaria?
Lo scopo dell’intervento chirurgico é di rendere nuovamente stabile il ginocchio evitando allo stesso tempo di renderlo rigido.
La fisioterapia gioca un ruolo fondamentale nel raggiungimento di questi obiettivi e per tale ragione é iniziata subito dopo l’intervento chirurgico.
Al paziente viene chiesto di seguire scrupolosamente le indicazioni date dal chirurgo e dal fisioterapista per tutto il tempo necessario alla piena ripresa funzionale.
Lo schema riabilitativo può variare molto da paziente a paziente, in considerazione di diversi fattori tra cui:
- Tecnica chirurgica: a seconda cioé se il legamento crociato sia stato ricostrutito uando i tendini semitendinoso-gracile o il tendine rotuleo
- Concomitante sutura meniscale
- Presenza di lesioni osteocondrali
- Stabilità della fissazione del neolegamento all’osso
Vi proponiamo uno schema riabilitativo generico che non rappresenta necessariamente quello a cui sarete sottoposti. Pensiamo tuttavia che possa essere utile per farsi un’idea più precisa del decorso post-operatorio e dei relativi tempi di ripresa funzionale.
Prima fase post-operatoria(dura circa due settimane)
- Ridurre il gonfiore articolaremediante impacchi di ghiaccio
- Ridurre il dolore, mediante l’utilizzo di farmaci antidolorifici.
- Immediata mobilizzazioneper evitare una rigidità post-operatoria. L’obiettivo del paziente deve essere la completa estensione del ginocchio e una flessione di almeno 90°. Il vostro chirurgo potrebbe decidere di mobilizzare il vostro ginocchio utilizzando la CPM (“continuous passive motion”) cioé un apparecchio che muove il ginocchio dolcemente senza che voi dobbiate fare alcun sforzo.
- Deambulazione con caricosull’arto operato mediante l’utilizzo di due stampelle e tutore in estensione (da tenere anche di notte per circa quattro settimane)
- Rinforzo del muscolo quadricipite: mediante esercizi mirati e stimolatore elettrico cioé di un apprecchio tipo le TENS
Seconda fase (inizia al termine della prima fase e dura per altre due settimane)
- Ritorno ad una deambulazione normale
- Ottenere l’articolarità completa del ginocchio
- Rinforzo della muscolatura: mediante esercizi mirati, stimolatore elettrico, esercizi in piscina (con il fisioterapista) e cyclette
- Abbandono del tutore
Terza fase
- Progressivo aumento della potenza e resistenza muscolare: piscina, cyclette,
Quarta fase(in genere inizia a tre-quattro mesi dopo l’operazione)
- Ritorno alle normali attività quotidiane
- Tapis roulant
- Esercizi mirati per la ripresa delllo sport normalmente praticato
Quinta fase (tra quattro e sei mesi dopo l’operazione)
- Ritorno alla pratica sportiva: il paziente é autorizzato a riprendere una pratica sportive normale quando il ginocchio é stabile e mostra un’articolarità completa con almeno il 90% della forza muscolare normale (viene considerato normale il ginocchio non operato).
- Training per prevenire le recidive
Integratori per l’artrosi
INTEGRATORI ALIMENTARI PER L’ARTROSI
Introduzione
La glucosamina ed il condroitin solfato sono composti naturali che si trovano nella cartilagine sana delle nostre articolazione.
Secondo la letteratura medica, anche se con risultati contrastanti, l’assunzione di questi composti per via orale determinerebbe un beneficio nei casi di sofferenza della cartilagine articolare, in particolare a livello del ginocchio in quadri di artrosi medio-lievi.
Questi composti si trovano in commercio sotto forma di integratori alimentari in compresse, con lo scopo di ridurre la sofferenza della cartilagine nutrendola e proteggendola
In linea teorica, assumendo questi composti, si dovrebbe ridurre il dolore e conseguentemente anche l’utilizzo dei comuni antidolorifici.
Anatomia
La cartilagine è uno strato liscio e lucido di cellule disposte in strati che ricopre le superfici delle ossa che vengono a trovarsi vicine le une alle altre per formare una articolazione (ad esempio la parte inferiore del femore sulla parte superiore della tibia forma il ginocchio od ancora la parte superiore del femore sul bacino forma l’articolazione dell’anca…).
La cartilagine assorbe parzialmente gli urti durante i movimenti ma permette un ottimale scorrimento tra e superfici articolari che altrimenti svilupperebbero un attrito troppo elevato causando dei danni all’articolazione
La cartilagine è resa ancora più scorrevole dalla presenza in articolazione del liquido sinoviale che funziona come un lubrificante e che è prodotto da un tessuto che si chiama membrana sinoviale.
Lo stesso liquido sinoviale fornisce il nutrimento alla cartilagine che è sprovvista di vasi sanguigni.
Un importante costituente della cartilagine articolare e del liquido sinoviale è l’ acido ialuronico. L’acido ialuronico è una sostanza viscosa che trattiene l’acqua migliorando la lubrificazione e riducendo l’attrito all’interno dell’articolazione .
Quando la cartilagine è rovinata a causa dell’età o da precedenti traumi si può parlare di artrosi.
Perché’ assumere queste pastiglie?
La glucosamina ed il condroitin solfato sono sostanze che si trovano naturalmente nel corpo ed in particolar modo nella cartilagine. La glucosamina è una sorta di zucchero che dovrebbe svolgere un ruolo nella formazione e riparazione della cartilagine. Il condroitin solfato è invece una molecola di tipo proteico che dona elasticità alla cartilagine. Gli esperimenti di laboratorio sembrano suggerire che la glucosamia e il condroitin-solfato i si concentrino a livello del liquido sinoviale e che stimolino la produzione di acido ialuronico che come abbiamo scritto è molto importante per una cartilagine vitale e funzionale. Secondo alcuni scienziati questi composti aiuterebbero a ridurre il dolore pazienti con osteoartrosi.
L’effetto ottenuto sembrerebbe essere simile ai comuni antidolorifici-antiinfiammatori ma con minori effetti collaterali ( effetti indesiderati come gastrite o ulcera gastrica o problematiche renali).
La maggior parte dei pazienti riferisce beneficio non prima delle 4 settimane dall’inizio della loro assunzione, con il massimo effetto che si manifesta tra le 8 e le 12 settimane. I benefici sembrano durare per un certo periodo anche dopo l’interruzione della terapia.
In caso di intenso dolore, viene suggerito di iniziare la terapia con glucosamina solfato e/o condroitin solfato associando inizialmente dei comuni antidolorifici solo per le prime settimane
Sono veramente efficaci?
Al momento non vi sono prove universalmente accettate della loro efficacia pur esistendo degli studi che evidenziano il beneficio dopo la loro assunzione nei casi di artrosi non grave. E’ importante parlare con il proprio ortopedico per valutare se esistono i presupposti clinici per iniziare questa terapia.
E’ importante tenere presente con non esiste solo un tipo di artrosi e che queste non sono delle pastiglie miracolose che risolvono tutti i problemi.
Il trattamento di una condropatia (sofferenza della cartilagine) o dell’artrosi deve basarsi su una strategia che si fonde su diversi punti come ad esempio:
perdere il peso in eccesso
esercizio fisico (nuoto o acquagym)
impacchi con ghiaccio o caldo secco a seconda dell’indicazione del Medico
Come si assumono questi farmaci?
Questi farmaci sono venduti come integratori alimentari.
Gli studi scientifici suggerirebbero come valori per il trattamento dell’artrosi di lieve entità, dosaggi massimi giornalieri di 1500 mg/die per la glucosamina e di 1200 mg per il condroitin solfato (per pazienti di circa 80 Kg). La maggior parte delle compresse/bustine sono di solito da 500 mg di glucosamina e 400 mg di condroitinsolafto. Noi suggeriamo di iniziare il trattameto con 1 compressa da assumere due volte al giorno per 3 settimane e poi proseguire con 1 compressa al giorno. Nel caso non avvertiate un miglioramento dopo i primi tre mesi, consigliamo di interrompere la terapia che evidentemente è da considerarsi inefficace nel vostro caso.
Complicanze
Nonostante gli effetti collaterali descritti e riportati siano in percentuale inferiore rispetto ai comuni farmaci antiinfiammatori, alcuni pazienti hanno lamentato disturbi gastrointestinali quali nausea, diarrea e vomito, cefalea, reazioni cutanee.
Siccome la glucosamina solfato può avere effetto anche sui livelli di insulina, i pazienti diabetici sono invitati a monitorare con particolare attenzione la loro glicemia e riportare al loro Curante eventuali modifiche dei loro valori abituali di glucosio nel sangue.